Vom Exanthem bis zum TEN - die neuen Tabletten sind schuld
←
→
Transkription von Seiteninhalten
Wenn Ihr Browser die Seite nicht korrekt rendert, bitte, lesen Sie den Inhalt der Seite unten
Referat
M. B. Brüggen, Zürich und Davos
ALLGEMEINE INNERE MEDIZIN W. J. Pichler, Bern
Medikamentenintoleranzen
Vom Exanthem bis zum TEN –
die neuen Tabletten sind schuld
Was tun, wenn der Patient angibt, allergisch auf ein Medikament zu sein, oder wenn er
Symptome einer Medikamentenallergie entwickelt? Was ist harmlos und wann droht ein
schwerer Verlauf? Erfahren Sie, wann abgewartet werden kann und bei welchen
Warnzeichen Sie umgehend den dermatologischen Dienst/Notfall des Zentrumsspitals
kontaktieren sollten.
Medikamenten- «Frau Doktor, ich bin allergisch ist die Gefahr einer schweren Reaktion
Hypersensitivitäten auf …»: minim. Allergien auf Antiepileptika
bzw Sulfonamide etc. sind potenziell
Allergien, also Immunreaktionen auf Viele Patienten glauben, allergisch auf schwererwiegend und sollten abgeklärt
Medikamente, machen ungefähr 20 % aller ein Medikament zu sein. Häufig gehen die werden.
Reaktionen auf Medikamente insgesamt Angaben auf einen Ausschlag im Kindesal- • Welche Symptome sind aufgetreten?
aus. Die Mechanismen sind komplex. Bei ter zurück, der im Zusammenhang mit ei- Nur kutane oder auch andere? Bei aus-
den restlichen 80 % handelt es sich um Re- ner viralen Erkrankung und Behandlung geprägtem Exanthem kann es zu einer
aktionen, die durch den Wirkmechanismus mit Betalaktam-Antibiotika zurückgeführt Leberbeteiligung kommen. Die Patien-
des jeweiligen Medikamentes ausserhalb wurde. Die meisten Kinder, die im Zusam- ten haben dann auch ein allgemeines
vom Immunsystem bedingt sind (Typ A). menhang mit (meistens) einer Penicillin/ Krankheitsgefühl.
Bei den Medikamentenallergien unter- Amoxicillin-Behandlung ein Exan them • Wurde ein Arzt/eine Notfallambulanz
scheidet man zwischen Sofort- und Spät- entwickeln, tolerieren Penicilline später konsultiert, fand eine Hospitalisation
typreaktion. Die Soforttypreaktion tritt wieder. Nur die wenigen Kinder mit Sofort- statt? Notfallkonsultationen/Hospitali-
rasch (< 1 h) auf, ist IgE-/Mastzell mediiert typreaktion (bei denen dann auch oft Hos- sationen sind meist Zeichen einer
und imponiert klinisch als Urtikaria/ pitalisation/Notfallbehandlung notwendig schweren Allergie; T-Zell-vermittelte
Angioödem, Bronchospasmus oder Ana- wird) sind weiterhin gefährdet für eine Allergien nehmen mit der Zeit ab (> 5
phylaxie. Die Anaphylaxie stellt einen aku- erneute Reaktion. Es wird immer noch dis- Jahre), aber gerade bei schweren Reak-
ten Notfall dar: Sie entwickelt sich sehr kutiert, ob bei der Angabe «Penicillin-All- tionen (DRESS-Syndrom, Stevens-John-
rasch, meist innerhalb von Minuten nach ergie seit Kindheit» weiter abgeklärt wer- son-Syndrom) wurden (in Einzelfällen)
der Einnahme bzw. Verabreichung des Me- den oder gleich ein Provokationstest auch nach 12–20 Jahren noch eine star-
dikaments und erfordert eine sofortige, durchgeführt werden soll. ke Reaktivität festgestellt.
notfallmässige Behandlung. • Ist eine Abklärung erfolgt? Ist ein Aller-
Wie kann man eine relevante Medika- giepass vorhanden?
Im Folgenden werden die vorwiegend mentenallergie-Anamnese von eher
T-Zell-mediierten Spättypreaktionen be- weniger relevanten Angaben unter- Anhand der Antworten auf diese Fra-
handelt. Diese treten nach Tagen (> 4–20 scheiden? gen und basierend auf der Erfahrung
Tage Behandlung) auf, sind meist mit ei- • Wann ist die Allergie aufgetreten? Ex- kann man abschätzen, ob eine Medika-
nem Exanthem («rash», Ausschlag) ver- antheme im Kindesalter sind meist mentenallergie wahrscheinlich ist oder
bunden und meistens wenig gefährlich. Bei harmlos und transient. Allergien im Er- nicht. Bei wenig wahrscheinlicher Medi-
2–5 % der Fälle ist die Symptomatik aller- wachsenalter treten meist ohne virale kamentenallergie und Bereitschaft des
dings schwer und potenziell letal. Koinfektion auf, und die medikamen- Patienten kann eine Provokation z. B. mit
Im klinischen Alltag sind wir primär mit tenspezifische Immunantwort könnte Amoxicillin ambulant durchgeführt wer-
zwei Situationen und den dazugehören länger persistieren. den (zwei Stunden Überwachung), um
Fragen konfrontiert: • Worauf ist der Patient allergisch? Peni- den Patienten vom Makel «Penicillin-all-
1. Der Patient gibt an, allergisch auf ein cillinpräparate sind die häufigsten Aus- ergisch» zu befreien.
Medikament zu sein: Was tun? löser, die Reaktionen sind meist nicht Falls weiterhin Unklarheit besteht, kann
2. Der Patient entwickelt Symptome einer schwerwiegend. Wenn der Ausschlag man Abklärungen bei einem Allergologen
Medikamentenallergie: Was tun? Wie nicht weiter abgeklärt wurde und keine veranlassen und nach negativem Resultat
schwer/gefährlich ist die Allergie? Allgemeinsymptome bestanden haben, eine Provokation durchführen.
6 Innere Medizin 2 / 2022Referat
ALLGEMEINE INNERE MEDIZIN
«Frau Doktor, ich habe so seltsame Warnzeichen für einen weisend bzgl. des Typs der Reaktion.
Hautveränderungen und es juckt» gefährlichen Verlauf • Laborchemisch ist ein Differenzialblut-
bild hilfreich, je nach Situation auch die
Die zweite, relativ häufige Situation ist, Das Erkennen der schweren Reaktionen Bestimmung von Nieren-, Leber- und
dass der Patient auf eine Behandlung mit unter den Medikamentenhypersensitivitä- weiteren Organparameter sowie des
einem Exanthem reagiert. Exantheme sind ten vom Spättyp ist von bedeutender klini- CRP. Eine Eosinophilie kann hinweisend
häufig, und eine Medikamentenallergie ist scher Tragweite: Eine frühe Erkennung für ein DRESS-Syndrom sein, aber auch
eine häufige Ursache. Was sollte der Inter- und folglich adäquate Behandlung sind bei milden Reaktionen oder seltener
nist machen? prognostisch relevant. Organschädigung auch bei der akuten generalisierten
Auffällig ist, dass sich viele Patienten und Mortalität, aber auch Folgeschäden exanthematischen Pustulose (AGEP)
mit mildem Exanthem relativ wohlfühlen. können so reduziert werden. bzw. beim Stevens-Johnson-Syndrom
Ihnen kann man ein Antihistaminikum Die Abgrenzung zwischen ungefährli- (SJS)/der toxische epidermale Nekroly-
geben und nach Stopp des Medikaments chen und schweren Medikamentenhyper- se (TEN) auftreten. Eine Neutrophilie ist
abwarten. sensitivitäten vom Spättyp kann auch für eher bei der AGEP anzutreffen. Hinsicht-
Ein kleiner Teil der Patienten entwickelt ein geschultes Auge schwierig sein. Hilf- lich potenzieller Organschädigung (v. a.
allerdings recht massive und ausgedehnte reich ist es, sich an einige klinische und beim DRESS-Synrom) sollten in einem
Hautveränderungen und ist für 2–3 Wochen anamnestische Wegweiser für einen ersten Schritt Leber- (AST, ALT, Biliru-
krank. In einem Drittel dieser Fälle findet schweren Verlauf zu halten (Tab. 1): bin) und Nierenwerte (Kreatinin, eGFR)
man auch eine mehr oder weniger starke • In der klinischen Untersuchung der bestimmt werden.
Leberbeteiligung. Oft bleibt es dabei (ALT Haut und der Schleimhäute (Brennen
< 500 IU), und die Medikamentenallergie der Haut, der Augen sowie der Mund- Die 3 gefährlichen T-Zell-ver
entwickelt sich nicht in ein voll ausgepräg- und Genitalschleimhaut und Dyspha- mittelten Medikamentenallergien
tes DRESS-Syndrom. Allerdings ist die Ab- gie) sind Blasen und Pusteln Gefahren-
grenzung zwischen DRESS-Syndrom und zeichen. Liegt eine Konjunktivitis vor? • Stevens-Johnson-Syndrom (SJS) und
schwerem Exanthem wohl nicht so strikt. Kann das Nikolski-Zeichen ausgelöst seine Maximalvariante, die toxische
Weitere, «nicht schwere» Reaktionen, werden (lässt sich die Haut durch Fin- epidermale Nekrolyse (TEN)
sind das SDRIFE («symmetric drug-related gerdruck ablösen?)? • DRESS-Syndrom («drug reaction with
intertriginous and flexural exanthema») • Ebenso sollte ein internistischer Status eosinophilia and systemic symptoms»)
sowie das fixe Arzneimittelexanthem, auf (u. a. Fieber? Vaskulitis? Petechien?) • AGEP («acute generalized exanthema
die hier nicht eingegangen werden soll. durchgeführt werden. Dieser ist weg- tous pustulosis»)
SJS, SJS/TEN-Overlap und TEN DRESS-Syndrom AGEP
Klinik Schiessscheiben-artige Hautveränderungen Gesichtsschwellung Multiple nicht follikuläre (sterile)
Livides oder gräuliches makulöses/makulo- Lymphadenopathie Pusteln auf erythematösem Grund
papulöses Exanthem Grosse Teile der Körperoberfläche von Anormale Vitalparameter
Blasen, Erosionen, positives Nikolski-Zeichen Hautveränderungen betroffen
Schleimhautbeteiligung: Erosionen, Anormale Vitalparameter
Ulzerationen, hämorrhagische Verkrustung
Anormale Vitalparameter
Anamnese Abgeschlagenheit, reduzierter AZ Krankheitsgefühl, Fieber Rasches Auftreten (< 10 Tage nach
Brennende Augen Beginn der Anwendung des
Dysphagie Medikaments)
Dysurie, genitales Brennen
Brennen und Schmerzen der Haut
Rasche Progredienz der Symptomatik
Labor* Lymphopenie Ausgeprägte Eosinophilie (> 12 %) Leukozytose, Neutrophilie*
Atypische Lymphozyten (im mikroskopi-
schen Differenzialblutbild)
Anstieg von AST/ALT, alk. Phosphatase,
Gamma-GT (Hepatitis)
Kreatinin-Anstieg, Verminderung der eGFR
(hinweisend auf Nephropathie)
* Es kann zu zahlreichen weiteren Laborabnormalitäten und klinischen Symptomen kommen; es sind jeweils nur die wichtigsten aufgeführt
AGEP: akute generalisierte exanthematöse Pustulose; DRESS: «drug reaction with eosinophilia and systemic symptoms»; SJS: Stevens-Johnson-Syndrom; TEN: toxische
epidermale Nekrolyse
Tab. 1: Die wichtigsten Warnzeichen/Hinweise bei schweren Arzneimittelhypersensitivitäten vom Spättyp
Innere Medizin 2 / 2022 7Referat
ALLGEMEINE INNERE MEDIZIN
Stevens-Johnson-Syndrom (SJS)/
toxische epidermale Nekrolyse (TEN)
a) b)
Beim SJS und der TEN handelt es sich
um zwei der wenigen dermatologischen
Notfälle.
Im Zentrum von SJS und TEN steht die
epidermale Nekrose bzw. die Ablösung der
Haut. In der Mehrheit der Fälle sind auch
Schleimhäute, am häufigsten die Konjunk-
tiven, gefolgt von Mund und Genitalien,
betroffen (Abb. 1). Der Schweregrad der
c) d)
Erkrankung richtet sich nach dem Anteil
der Körperoberfläche mit «ablösbarer
Haut» (< 10 % beim SJS, > 30 % beim TEN).
Die Reaktion beginnt häufig mit einem flä-
chigen, makulösen, erythematös-lividen
Exanthem. Die Patienten können über
Schmerzen in der Haut berichten. Es bilden
sich innert Stunden pralle Blasen und es
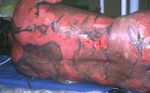
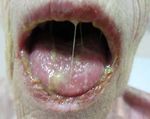
kommt zur Ablösung der Haut, die fulmi- Abb. 1: Stevens-Johnson-Syndrom (SJS) und toxische epidermale Nekrolyse (TEN). a): konfluieren-
nant, innerhalb von Stunden bis Tagen, de, livide erythematöse Makulae; b): schlaffe Blasen; c): TEN mit flächiger epidermaler Nekrose;
voranschreiten kann. SJS/TEN-Patienten d): purulente Stomatitis und Cheilitis
sind meist in einem reduzierten Allgemein-
zustand, leiden unter diffusem Brennen/
Schmerzen der Haut und generellem Un- sind sehr heterogen und reichen vom ma- lung, Fieber), Laborwerten (Eosinophilie
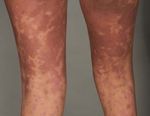
wohlsein. kulösen Exanthem über Pusteln bis zur Ery- > 12 %, atypische Lymphozyten) sowie dem
Zu den gefährlichsten Komplikationen throdermie (Abb. 2). Bei 2–3 % der DRESS- Vorliegen einer Organbeteiligung (z. B.
der Akutphase zählen die durch Superin- Patienten besteht eine Blasenbildung (SJS- AST/ALT-Erhöhung, Kreatinin-Anstieg/
fektionen verursachte Sepsis, die hämody- DRESS-Overlap). Klinisch charakteristisch reduzierte eGFR).
namische Destabilisierung sowie Organ- sind die mit dem DRESS-Syndrom einher- Tritt bei einem Patienten nach einer
schädigung. Beim TEN kommt es bei bis zu gehende Gesichtsschwellung, Lymphade (meist hoch dosierten) > 7-tägigen Behand-
30 % der Patienten zu einem letalen Ver- nopathie und Fieber. Gefährlich ist das lung mit einem DRESS auslösenden Medi-
lauf. Die Diagnosestellung beruht auf Kli- DRESS-Syndrom aufgrund der Organbetei- kament ein Krankheitsbild mit Lymphozy-
nik, Anamnese und Histologie. ligung, die vor allem zytotoxischen T-Zellen tose, Eosinophilie, Multiorganbeteiligung
Sulfonamide, Allopurinol, Tetracycline, zugeschrieben wird. Am häufig betroffen ist (Hepatitis, Nephritis, Karditis, Pankreati-
Antikonvulsiva, Proteinkinase-Inhibitoren die Leber, gefolgt von Niere, Herz und Lun- tis) auf, ist die Diagnose recht eindeutig –
und nichtsteroidale Antirheumatika gehö- ge, dem zentralen Nervensystem und dem und die übliche Suche nach Infektionser-
ren zu den wichtigsten Auslösern von SJS/ Gastrointestinaltrakt. regern (samt eventuellen experimentellen
TEN. Da der Reaktion eine T-Zell-Antwort Die Diagnosestellung beruht auf einer Antibiotikatherapien) ist nur zeitraubend,
zugrunde liegt, bedarf es einer Sensibili- Kombination von klinischen Kriterien (Ex- nicht hilfreich und potenziell schädlich
sierungsphase, d. h., die Symptome können anthem > 50 % der Körperoberfläche, Ge- (Entwicklung eines «multiple drug hyper-
sich bei Erstexposition innerhalb von 7–21 sichtsschwellung, Lymphknotenschwel- sensitivity syndrome»).
Tagen, bei Reexposition schon früher ent-
wickeln.
DRESS-Syndrom a) b) c)
Im Gegensatz zu SJS/TEN entwickelt
sich das DRESS-Syndrom häufig erst nach
Wochen bis gar Monaten nach Beginn der
Therapie mit dem/den auslösenden Medi-
kament/en. Die häufigsten beschriebenen
Auslöser für das DRESS-Syndrom sind An-
tikonvulsiva (insbesondere Carbamazepin
und Phenytoin), Dapson, Trimethoprim/
Sulfamethoxazol und Sulfasalazin (Sulfona-
mide), Minocyclin, Vancomycin, Piperacil-
lin/Tazobactam und Amoxicillin. Die kuta-
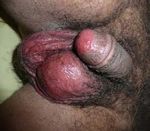
nen Manifestationen des DRESS-Syndroms Abb. 2: DRESS-Syndrom. a) flächiges, makulopapulöses Exanthem; b) und c): Gesichtsschwellung
8 Innere Medizin 2 / 2022Referat
ALLGEMEINE INNERE MEDIZIN
AGEP wird mit systemischen Glukokorti-
a) b) koiden und/oder topischen Kortikosteroi-
den behandelt.
Die allergologische Aufarbeitung bei
allen Patienten mit St. n. schweren Arznei-
mittelallergien ist ausserordentlich wich-
tig, um die auslösenden Medikamente und
verträgliche Alternativen zu determinie-
ren. Sie erfolgt wenige Wochen bis zu sechs
Monate nach Abklingen der Reaktion und
beinhaltet je nach Reaktionstyp serologi-
sche Tests (Lymphozyten-Transformations-
test) und/oder Hauttestungen (Intrakutan-
und Epikutantestungen mit Spätablesung
nach 24–48 h).
Die Nachbetreuung von Patienten mit
schweren Medikamentenallergien ist eben-
Abb. 3 Akute generalisierte exanthematöse Pustulose (AGEP). a) multiple nicht follikulär gebundene
falls wichtig: Bei Patienten mit DRESS-Syn-
sterile Pusteln auf erythematösem Grund; b) flächige Desquamation (während der Abheilung)
drom ist Erfahrung mit diesem Krankheits-
bild wichtig. Der behandelnde Arzt sollte
das «Auf und Ab» bei dieser Erkrankung
Akute generalisierte exanthematöse Warnsignalen sollte der oder die potenziel- kennen und sich davon nicht beirren las-
Pustulose (AGEP) le/n Auslöser (sofern keine vitale Indikati- sen: Virusreaktivierung, Reaktionen auf
Das klinische Erscheinungsbild der on dafür besteht) abgesetzt/ersetzt werden neue Medikamente und Autoimmunphäno-
AGEP ist sehr charakteristisch. Sie entwi- und es sollte eine direkte Rücksprache mit mene treten trotz des Absetzens der auslö-
ckelt sich sehr rasch, in der Regel inner- einem Dermatologen erfolgen. senden Medikamente weiterhin auf und
halb von weniger als 10 Tagen nach Beginn Bei Warnzeichen (Tab. 1), insbesondere verwirren. Vor allem ist vor der Gabe wei-
der Medikamentenexposition. Auf der bei bullösen Erkrankungen (SJS/TEN), terer (hoch dosierter) Medikamente zu
Haut zeigen sich multiple nicht follikulär sollte umgehend Kontakt mit dem der- warnen, da dadurch ein «multiple drug
gebundene sterile Pusteln auf erythematö- matologischen Dienst/Notfall eines Zent- hypersensitivity syndrome» droht.
sem Grund, die sich häufig zuerst in den rumspitals aufgenommen werden, um das Patienten mit SJS oder TEN leiden häu-
Hautfalten und im Gesichtsbereich zeigen weitere Vorgehen abzustimmen. Die Über- fig unter den teils schweren und oft sehr
(Abb. 3). Es kann begleitend Fieber auftre- nahme des Patienten sollte möglichst um- einschränkenden Spätfolgen, wie z. B. Hy-
ten und im Labor kann sich eine Neutro- gehend in die Wege geleitet werden, zur per- und Hypopigmentierungen, Vernar-
philie/Leukozytose zeigen. Ebenso schnell weiteren Diagnostik (Schnellschnitt, Blut- bungen der Skleren oder im Genitalbe-
wie die Progredienz ist auch die Regredi- kulturen, Abstriche, etc) und Behandlung. reich, und häufig auch psychiatrischen
enz der Symptome: Innerhalb von Tagen Folgeerscheinungen, wie posttraumati-
kommt es nach dem Absetzen des verursa- Schwere Arzneimittelallergien: schen Stress-Störungen. ◼
chenden Agens zu einer flächigen Desqua- Akut- und Nachbehandlung
mation und anschliessend zur Abheilung Autoren:
(< 15 Tage). Die Diagnose beruht vor allem Die Akutbehandlung von Patienten mit Prof. Dr. med. et Dr. phil.
auf der typischen Klinik. Auch wenn die TEN und, je nach Ausprägung, DRESS-Syn- Marie-Charlotte Brüggen1, 2, 3
Mortalität der AGEP mit 2–5 % beschrieben drom erfolgt auf der (Verbrennungs-)In- Prof. Dr. med. Werner J. Pichler4
wird, sind schwere Verläufe sehr selten tensivstation durch ein interdisziplinäres 1 Dermatologische Klinik, Universitätsspital Zürich
(und eventuell mit DRESS assoziiert) und Team. Beim SJS/bei TEN besteht diese in 2 Medizinische Fakultät, Universität Zürich
durch Infektionen oder Organschädigun- erster Linie aus «best supportive care», was 3 Christine Kühne Centre for Allergy Research
gen bedingt. unter anderem Wundbehandlung, Präven- and Education CK-CARE, Davos
tion von Superinfektionen und die hämo- 4ADR-AC GmbH, Bern
Verdacht auf einen schwere Medi dynamische Stabilisierung umfasst. Zudem
kamenten-Allergie: Wie weiter? wird meist eine adjuvante immunmodu Korrespondenz:
latorische Behandlung (z. B. mit intrave E-Mail: Marie-Charlotte.Brueggen@usz.ch
Bei Verdacht auf eine schwere Medika- nösen Immunoglobulinen, TNF-α-Inhibito- ◾0920
mentenallergie vom Spättyp ist es am ren oder Ciclosporin) verabreicht. Beim
wichtigsten, wahrscheinliche Auslöser DRESS- Syndrom kommen systemische Literatur:
(und kreuzreagierende Substanzen) umge- Glukokortikoide zum Einsatz, in therapie- bei den Verfassern
hend zu stoppen/zu ersetzen, wobei die refraktären Fällen weitere immunmodula-
Primärindikation berücksichtigt bzw. ab- torische Medikamente oder Antikörper
gedeckt werden muss. Auch bei fehlenden gegen IL5 resp. den IL5-Rezeptor. Auch die
Innere Medizin 2 / 2022 9Sie können auch lesen