Gestational trophoblastic disease (GTD) - Frauenheilkunde ...
←
→
Transkription von Seiteninhalten
Wenn Ihr Browser die Seite nicht korrekt rendert, bitte, lesen Sie den Inhalt der Seite unten
Forum 30/1/2021
Prof. Luigi Raio; Dr. Franziska Siegenthaler;
Prof. Micheal D. Mueller
Universitätsklinik für Frauenheilkunde
Inselspital Bern
Gestational trophoblastic disease (GTD)
Das ist das letzte Thema aus der Reihe von vaskulären die hydatiformen Molen und das Chorionkarzinom
Uterusanomalien. Wir haben uns in den letzten Ausga- vom Cyto- und Syncytiotrophoblasten entstam-
ben der FHA über primäre und erworbene uterine arte- men [3].
rio-venöse Malformationen, Aneurysmata und über Pla-
zentapolypen unterhalten [1, 2]. Die klinische Präsentation dieser Tumore hat sich seit
der Einführung der Ersttrimestersonographie gewan-
Trophoblasttumoren oder eben GTD sind eine hetero- delt. Die Frauen sind oft asymptomatisch, wobei
gene Gruppe von schwangerschaftsassoziierten Kom- aber eine vaginale Blutung weiterhin das häufigste
plikationen, welche einhergehen mit einer abnormen Symptom darstellt (Tab. 1). Die transvaginale Sono-
Proliferation von Trophoblastgewebe. Eingeteilt wer- graphie, das humane Choriongonadotropin (hCG)
den sie in prämaligne und maligne Formen (Grafik 1) und gelegentlich auch CT, MRI oder PET helfen bei
Zur ersteren Gruppe gehören die partiellen und kom- der Diagnosesicherung und Stadieneinteilung. Die
pletten Blasenmolen und die selteneren Formen, malignen Formen werden auch als Gestational tro-
genannt „hyperplastische Implantationsstelle“ (exag- phoblastic Neoplasia (GTN) bezeichnet (Grafik 1).
gerated placental site; EPS) und „Plazentabettknoten“ Die selteneren Formen weisen untereinander histolo-
(placental site nodule; PSN). Zu den GTNs (Gestatio- gisch viele Ähnlichkeiten auf und nicht selten ist eine
nal trophoblastic neoplasia) werden die invasive Bla- Zweitmeinung notwendig [3, 4]. Das hat auch mit der
senmole, die postmolare GTN, das Chorionkarzinom, niedrigen Inzidenz dieser Pathologie zu tun. Man
der Plazentabettumor (placental site trophoblastic geht davon aus, dass in der Schweiz lediglich
tumor; PSTT) und der epitheloide Trophoblasttumor 150 GTD pro Jahr diagnostiziert werden. Statistisch
(epithelial trophoblastic tumor; ETT) gerechnet. Diese gesehen wird ein Schweizer Pathologe durchschnitt-
selteneren Formen (PSTT, ETT, EPS, PSN) entsprin- lich einen Fall pro Jahr sehen, ein Gynäkologe einen
gen aus dem intermediären Trophoblasten, während Fall alle fünf Jahre und der Onkologe wird alle
GTD
prä-maligne maligne/GTN
Grafik 1. Einteilung der Gestatio-
nal trophoblastic diseases (GTD).
EPS und PSN Blasenmolen Chorionkarzinom PSTT ETT EPS: „hyperplastische Implantati-
onsstelle“ (exaggerated placental
site) und PSN: „Plazentabettkno-
Invasive Blasenmole ten“ (placental site nodule); seltene,
prämaligne Formen. Die PSTT
partielle Mole komplette Mole (placental site trophoblastic tumor)
und ETT (epithelial trophoblastic
tumor) hingegen gehören zu den
malignen GTN, Gestational tro-
postmolar GTN
phoblastic neoplasia.
2030/1/2021 Forum
Tab. 1. Symptome von GTD tielle Mole (PM). Beide Formen unterscheiden sich in
Blasenmole mögliche Symptome ihrer Klinik, histologisch, genetisch und auch was die
Prognose anbelangt [3, 7]. Die KM ist diploid, aber
Anamnese Bauchschmerzen
vollständig paternalen Ursprungs. Nach einer norma-
Vaginale Blutungen
Nausea, Erbrechen len Fertilisierung mit einem Spermium gehen die müt-
Dyspnoe, Palpitationen terlichen Chromosomen verloren und die paternalen
Präeklampsie werden verdoppelt (uniparenterale Disomie) oder die
Klinische Untersuchung Vergrösserter, aufgelockerter Uterus Eizelle wird durch zwei Spermien befruchtet mit
Vaginale Blutung, gel. Gewebeabgang anschliessendem Verlust der mütterlichen DNA. Die
Ovarialzysten PM sind meist triploid, d. h. die normale Eizelle wird
Tachykardie und Tachypnoe
durch zwei Spermien befruchtet. Im Gegensatz zur
Laborbefunde Erhöhtes hCG KM sind bei der PM meist ein Embryo/Fetus oder
Hinweise für Hyperthyreose fetale Erythrozyten nachweisbar (Tab. 2 und Abb. 1).
Anämie
16 Jahre mit einem solchen Fall konfrontiert wer- Gestational trophoblastic neoplasia (GTN)
den [5].
Meist reicht die Saugcurettage zur Behandlung einer
Die Blasenmolen Blasenmole (Abb. 2). Bei fehlendem Abfall, Plateau-
bildung oder erneutem Anstieg des hCG’s muss man
Diese Gruppe stellt, mit einer Inzidenz in Europa von von einer postmolaren GTN ausgehen. Die FIGO hat
0.5–3 auf 1000 Schwangerschaften, die häufigste Vari- festgehalten, dass – falls eine der folgenden Situatio-
ante eines GTD dar [5, 6]. Es werden zwei Typen nen vorliegen sollte – die Kriterien für eine postmolare
unterschieden: die komplette Mole (KM) und die par- GTN erfüllt sind:
Tab. 2. Vergleich zwischen partiellen und kompletten Blasenmolen; GTN: Gestational trophoblastic neoplesia
Eigenschaften partielle Mole komplette Mole
Karyotyp 69 XXX oder 69 XXY 46 XX, 46 XY (paternale DNA)
Pathologie
Fetus Oft vorhanden Nicht vorhanden
Amnion, fetale Erythrozyten meist vorhanden fehlend
Zottenodem variabel, fokal diffus
Trophoblastproliferation fokal, moderat diffus, leicht bis schwer
Klinik
Diagnose schwere FGR, Hydrops, Missed abortion molare Schwangerschaft
Uterusgrösse Nicht zeitentsprechend 50% grösser als erwartet
Theca lutein Zyste selten 15-25%
medizinische Komplikationen selten < 25%
Risiko für GTN selten hoch
21Forum 30/1/2021
Abb.1. Verschiedene Bei-
8 SSW 13 SSW 19 SSW
A spiele von kompletten (A)
und partiellen (B) Blasen-
molen zu unterschiedli-
chen Schwangerschafts-
wochen (SSW). Panel A:
Cavum uteri ausgefüllt
mit solid-kleinzystischer
Tumormasse. Im Panel
B sieht man immer
B 15 SSW 16 SSW 10 SSW einen Embryo/Fetus
im Hydrops oder eine
Fruchtblase mit Missed
abortion; alles Fälle mit
Triploidie.
(a) fehlendes Absinken um mind. 10 % über 4 Mes- A B
sungen über 3 Wochen (Tag 0, 7, 14 und 21);
(b) Anstieg des hCG’s um mind. 10 % über 3 Messun-
gen über 2 Wochen (Tag 0, 7 und 14);
(c) histologisch wurde ein Chorionkarzinom diagnos-
tiziert [7].
Natürlich kann sich eine GTN auch nach einem
Abortgeschehen, nach einer extrauterinen Gravidität
oder sogar nach einer Termingeburt entwickeln [3]. C D
Von einer invasiven Mole redet man, wenn eine PM
oder KM das Myometrium invadiert bzw. in Lymph-
oder Blutgefäßen oder seltener nach vaskulärer Ver-
schleppung in extrauterinen Lokalisationen wie
Vagina und Lunge gefunden wird. Oft kann eine inva-
sive Mole erst nach Hysterektomie diagnostiziert wer-
den [9].
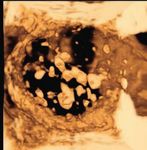
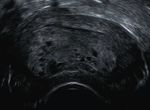
Abb. 2. Komplette Blasenmole: (A) sonographisches Bild:
Cavum ausgefüllt mit zystischem Tumor; (B) 3D Inversion
Die seltenen GTN, PSTT und ETT, entstammen vom Mode: die zystischen Anteile sind hervorgehoben; (C) Tumor-
intermediären Trophoblasten und entsprechend fehlen gewebe nach operativer Evakuation (Saugcurettage);
Chorionzotten. Verglichen mit der PSTT zeigt das (D) hydropische, molare Zotten in der Histologie
2230/1/2021 Forum
ETT ein ausgesprochen noduläres Wachstum. Beide motherapieresistenz spricht. Da die seltenen PSTT
Formen zeichnen sich durch niedrigere hCG-Werte und ETT ein anderes biologisches Verhalten auswei-
aus, meist 1000–2500 IU/l und sind schwierig zu diag- sen, ist das Scoringsystem nicht hilfreich und das ana-
nostizieren, u. a. weil sie sehr langsam wachsen, z. T. tomische Stagingsystem sollte verwendet werden. (9)
Jahre nach einer Geburt auftreten und selten auch
spät metastasieren können. Selten können sie mit Um das FIGO-Stadium festzulegen, sind neben dem
einem Chorionkarzinom kombiniert auftreten. Da hCG die transvaginale Sonographie (TVS) kombiniert
diese Formen eine limitierte Chemosensitivität auf- mit Doppler und Farbdoppler und ein Röntgenthorax
weisen, ist die Chirurgie die zu bevorzugende Thera- von zentraler Bedeutung. Speziell mit der TVS kön-
pie [10]. nen – in den Händen von erfahrenen und aufmerksa-
men Schallern – wichtige und nützliche Informationen
erhoben werden. GTD zeichnen sich durch eine mas-
Scoring- und Stagingsystem sive uterine Hypervaskularisation aus (Abb. 3). So
konnten Yalcin et al. und Oguz et al. zeigen, dass der
Die FIGO hat ein prognostisches Scoring- (Tab. 3) Doppler der Aa. uterinae hilfreich ist für die Überwa-
und ein anatomisches Stagingsystem (Tab. 4) entwi- chung von GTD-Patientinnen und für die Diagnose
ckelt. Das Scoringsystem erfasst das Risiko einer von invasiven Molen und postmolaren GTN (Abb. 4)
Resistenz bei single-agent Chemotherapie bei GTN. [11, 12, 13]. Eine Invasionstiefe von >4 cm oder tiefe
Ein Wert zwischen 0-6 spricht für ein niedriges Risiko Resistance- oder Pulsatilitätsindices sind mit einem
während ein Score ≥7 für ein hohes Risiko einer Che- reduzierten Ansprechen auf eine Chemotherapie, mehr
Tab. 3. FIGO-Risikoscore (Anzahl Lungenmetastasen gemäss Röntgen-Thorax). Low risk GTN Score von 0-6, high risk GTN 7-12
und ultra high risk >12; GIT, Gastrointestinaltrakt
Score 0 1 2 4
Alter 40 – –
Typ Schwangerschaft Mole Abort Termin –
Intervall zur Index-SS (Monate) 12
hCG vor Therapie (IU/l)Forum 30/1/2021
Chemotherapie-Zyklen und Kombinationen von Che- Humanes Choriongonadotropin (hCG)
motherapien assoziiert. Emoto M et al. konnten zei-
gen, dass auch die gynäkologische Kontrastmittelso- Das hCG ist zentral in der Diagnose, Prognoseein-
nographie wertvolle Informationen liefern kann [14]. schätzung und Verlaufskontrolle von Frauen mit
GTD. Jedoch sind auch falsch positive oder negative
Ein CT Lungen/Abdomen oder MRI kann hilfreich Befunde beschrieben worden. So können heterophile
sein, fortgeschrittene Situationen zu diagnostizieren. Antikörper oder hCG, welches selten auch aus der
Hypophyse sezerniert werden kann, falsch positive
Resultat liefern [15]. Daneben können sehr hohe hCG-
Werte in sog. „sandwich“ Immunoassays die Bin-
dungskapazität überfordern und somit falsch niedrige
Werte liefern. Eine Verdünnung der Analyse ist hier
meist zielführend. Es ist immer wichtig, dem Labor
mitzuteilen, dass man hohe hCG-Werte erwartet!
In normalen Schwangerschaften zeigt das hCG einen
steilen Anstieg bis etwa 10–12 Wochen, um dann kon-
tinuierlich, langsamer abzufallen. Auch in normalen
Situationen werden z. T. hCG-Maximalwerte bis
>150000 IU/l gefunden [16] (Tab. 5)!
Therapie und Nachkontrolle
Aufgrund der niedrigen Inzidenz dieser Erkrankung
empfiehlt die ESMO (European Society of Medical
Abb. 3. Beispiele von postmolaren GTN und invasive Blasen-
mole: Cavuminhalt wenig auffällig und Myometrium stellen- Oncology) die zentrale Überwachung solcher Fälle in
weise zystisch. Im Farbdoppler massive Vaskularisationsdichte Referenzzentren. Zur sorgfältigen Diagnostik und Fest-
im tumorinfiltrierten Myometrium legung der bestmöglichen Therapie ist ein erfahrenes
A B
Abb. 4. Panel (A): Uterinadoppler mit hoher
diastolischer Komponente und entsprechend
tiefer Pulsatilität vor der Chemotherapie bei
Chorionkarzinom; Panel (B): Nach Chemo-
therapie Cavum uteri strichförmig und hoch-
pulsatiles Flussmuster mit typischer postsysto-
lischer Inzisur als Hinweis einer deutlichen
(normalen) Abnahme der Tumordurchblutung
2430/1/2021 Forum
Team aus Gynäkologen, Pathologen, Onkologen, Mole- phischer Kontrolle. Dem Pathologen sollte der V. a.
kularbiologen und Radiologen unerlässlich. In der Trophoblasterkrankung und die Höhe des hCGs mit-
Frauenklinik des Inselspitals Bern gibt es seit zwei Jah- geteilt werden. Das gewonnene Material sollte mög-
ren ein solches GTD-Referenzzentrum (www.insel.ch/ lichst nativ zur Histologie gesandt werden. Kein prä-
gtd), in enger Kollaboration mit dem „Centre des Mala- operatives Priming mit Prostaglandinen. Intraopera-
dies Trophoblastiques“ des HUG (hopital universitaire tive Tonisierung des Uterus mit Oxytocin. Bei rhesus-
de Genève). Das Ziel ist, niedergelassene Ärztinnen bei negativen Patientinnen muss die Rhesusprophylaxe
der Beurteilung, dem Erstellen des Behandlungsplans durchgeführt werden.
und dem Monitoring des hCGs zu unterstützen. Zudem
werden GTNs am interdisziplinären Tumorboard Bei abgeschlossener Familienplanung und histologisch
besprochen und die Diagnostik und Therapieformen gesicherter Blasenmole kann auf ausdrücklichen
laufend den aktuellsten Forschungsresultaten angepasst. Wunsch der Patientin eine Hysterektomie durchge-
Die Behandlung der Patientin bleibt jedoch weiterhin in führt werden, falls sich die Trophoblasterkrankung
der Verantwortung des niedergelassenen Arztes. auf den Uterus beschränkt. Die hCG-Verlaufskontrol-
len sind jedoch trotzdem notwendig.
Blasenmole Die prophylaktische Chemotherapie mit einem
Zyklus Methotrexat (MTX) bei Patientinnen mit
Die Therapie der Wahl ist die Saugcurettage (falls hohem Risiko für eine Trophoblastpersistenz (hCG
möglich 12er- oder 14er-Saugcurette) unter sonogra- >100 000 U/l, Alter >40j, stark vergrösserter Uterus,
Thekaluteinzysten >6 cm) ist grund-
Tab. 5. hCG-Normwerte [15] sätzlich nicht empfohlen. Gemäss den
aktuellen Daten überwiegen die Nach-
Gestational week N Median Minimum 2.5th 97.5th Maximum teile (therapiebedingte Toxizität und
25 244 13.852 518 2.228 58.125 74.719
hCG-Werte) wöchentlich kontrolliert
25Forum 30/1/2021
werden. Anschliessend sollte bei partieller Blasenmole 1 %. Durchschnittlich tritt nach einer Polychemothera-
noch eine Kontrolle nach einem Monat durchgeführt pie mit EMA/CO die Menopause drei Jahre früher
werden. Bei kompletter Blasenmole muss nach Nor- ein. MTX hat keinen Einfluss auf das Menopausenal-
malisierung das hCG über sechs Monate monatlich ter. Im Falle einer erneuten Schwangerschaft ist eine
kontrolliert werden. Ultraschall- sowie hCG-Kontrolle in der Frühschwan-
gerschaft empfohlen. Nach der Geburt sollte eine his-
Für den Zeitraum der Nachkontrolle sollte eine tologische Aufarbeitung der Plazenta erfolgen sowie
sichere Kontrazeption verwendet werden, am besten eine hCG-Kontrolle sechs Wochen postpartal. Unab-
eine orale, hormonelle Kontrazeption (Kombinations- hängig von der Therapie ist das Fehlbildungs-, Früh-
oder Gestagen-only Präparate können verwendet wer- geburts-, EUG- und Abortrisiko bei Patientinnen mit
den). Auch eine Verhütung mit Spirale ist möglich, St. n. Trophoblasterkrankung nicht erhöht (auch
diese kann sechs Wochen postoperativ eingelegt wer- nicht, wenn die Schwangerschaft innerhalb weniger als
den. 12 Monate nach Abschluss der Therapie eintritt).
Bei Hinweisen für eine Trophoblastpersistenz mit stei- Literatur
genden oder persistierenden hCG-Werten sowie sono- 1. Raio L, Mosimann B. FHA 2018; 2:20–22
graphisch V. a. Restmaterial kann eine Re-Curettage 2. Laue J, Raio L, Müller MD. FHA 2019; 4:32–36
diskutiert werden (in einer prospektiven Phase-II-Stu- 3. Seckl MJ, et al. Lancet 2010; 376:717e29.
4. Shih IM, et al.. Int J Gynecol Pathol 2001; 20:31e47.
die konnte durch die Re-Curettage unabhängig von 5. Fehlmann A, et al. Swiss Med Wkly. 2021; 151:w20406
der Höhe des hCG-Werts bei 40 % der Patientinnen 6. Eysbouts YK, et al.. Gynecol Oncol 2016; 140:70e5.
die Chemotherapie vermieden werden [17]). 7. Wells M. Pathology 2007; 39:88e96
8. Ngan HY, et al. Int J Gynaecol Obstet 2012; 119
(Suppl 2):S130e6.
9. Froeling FE, et al.. Curr Oncol Rep 2014; 16:408.
GTN 10. Horowitz NS, et al. Gynecol Oncol 2017; 144:208e14.
11. HYPERLINK „https://pubmed.ncbi.nlm.nih.gov/?sort=date&
Der FIGO-Risikoscore (Tab. 3) ist ein wichtiger prog- term=Yalcin+OT&cauthor_id=12039472“ Yalcin OT, et al.
Eur J Obstet Gynecol Reprod Biol 2002; 103:83–7
nostischer Faktor in Bezug auf das Ansprechen auf
12. HYPERLINK „https://pubmed.ncbi.nlm.nih.gov/?sort=date&
eine Chemotherapie und bestimmt das nachfolgende term=Oguz+S&cauthor_id=15361211“ Oguz S, et al. Int J
Prozedere. Low risk GTN haben einen Risikoscore Gynecol Cancer 2004; 14:972–9.
von 0–6, high risk GTN von 7–12 und ultra high risk 13. HYPERLINK „https://pubmed.ncbi.nlm.nih.gov/?sort=date&
>12. Während bei den low risk GTN mit einer Mono- term=Asmar+FTC&cauthor_id=28591340“ Tarabini Castel-
lani Asmar F et al. Clinics (Sao Paulo) 2017; 72:284–288
therapie mit MTX eine Überlebensrate von beinahe 14. HYPERLINK „https://pubmed.ncbi.nlm.nih.gov/?sort=date&
100 % erzielt wird, braucht man bei den high und ultra term=Emoto+M&cauthor_id=21682118“ Emoto M, et al. J
high risk-Situationen kombinierte Chemotherapien Reprod Med: 2011; 56:224–34
mit einer Heilungsrate von 86 % [18]. 15. Jara-Aguirre JC, et al. Clin Chem Lab Med 2019; 57:1192e6.
16. Korevaar TIM, et al. Eur J Epidemiol 2015; 30:1057–66
17. Osborne RJ, et al. Obstet Gynecol 2016; 128:535–542.
83 % aller betroffenen Frauen haben eine erneute 18. Eiriksson L, et al. HYPERLINK „https://pubmed.ncbi.nlm.
Schwangerschaft. Das Wiederholungsrisiko beträgt nih.gov/33384141/“ J Obstet Gynaecol Can 2021; 43:91–105
■
26Sie können auch lesen