Neu in der Kardiologie - Rhythmologie
←
→
Transkription von Seiteninhalten
Wenn Ihr Browser die Seite nicht korrekt rendert, bitte, lesen Sie den Inhalt der Seite unten
Neu in der Kardiologie –
Rhythmologie
Die kardiale Elektrophysiologie bzw. Rhyth- ca. zwei Prozent der Gesamtbevölkerung Fall 1
mologie hat sich über die vergangenen zwei an Vorhofflimmern, allein in Deutschland
Jahrzehnte zu einem überaus wichtigen ca. 1,8 Millionen Menschen. Dabei steigt Ein 71-jähriger Patient präsentiert sich mit seit
Bereich der Kardiologie entwickelt, der die Prävalenz mit dem Alter an, bei den ca. drei Monaten zunehmender Dyspnoe und
durch eine rasante Fortentwicklung der über 70-jährigen sind knapp zehn Prozent Leistungseinschränkung. In der Anamnese fin-
wissenschaftlichen Erkenntnisse aber auch der Bevölkerung betroffen. Neue Behand- det sich eine bekannte koronare Herzkrankheit
spezialisierter Technologien immer neue lungsstrategien ermöglichen es, die bei Vor- (KHK) mit invasivem Ausschluss interventions-
Behandlungsmöglichkeiten für Patientinnen hofflimmern erheblich gesteigerte kardiale bedürftiger Stenosen vor drei Jahren bei damals
echokardiografischem Normalbefund sowie in
und Patienten mit Herz-Rhythmusstörungen Morbidität und Mortalität zu senken, gerade
einem Langzeit-EKG einmalig dokumentiertem
erschließen konnte. Viele wissenschaftliche auch wenn Vorhofflimmern eine Herzinsuf- 6-minütigem (asymptomatischem) paroxysma-
Untersuchungen und technologische Weiter- fizienz induziert oder aggraviert. Im Folgen- lem Vorhofflimmern.
entwicklungen bei invasiven Behandlungs- den berichten wir über Fortschritte in der
methoden (Katheter-Ablationen, implan- kardialen Bildgebung, die mittlerweile neben Im Aufnahme-EKG zeigt sich Vorhofflimmern
tierbare Geräte), sorgten für die Entwicklung der anatomischen Information auch patho- mit eher tachykarder Überleitung (94 S/min.).
und Verbesserung evidenzbasierter Be- physiologisch bedeutsame, funktionelle Vor- Es liegt eine pulmonale Stauung mit beginnen-
handlungsstrategien. Aufgrund der immen- gänge, und noch dazu in 3D, darstellen kann. den Knöchelödemen vor und im UKG zeigt sich
eine neu aufgetretene global mittelgradig ein-
sen Anzahl der betroffenen Patienten wol- Und zuletzt zeigen wir auf, wie sich die Risi-
geschränkte Pumpfunktion (Ejektionsfraktion
len wir im folgenden Artikel gerade auch auf ko-Evaluierung und die Behandlungsmög- [EF] 47 Prozent – siehe Tabelle 1) mit dilatierten
Fortschritte bei der Behandlung von Vor- lichkeiten bei lebensbedrohlichen ventrikulä- Vorhöfen bei einer funktionellen Mitralinsuffi-
hofflimmern, der „rhythmologischen Volks- ren Arrhythmien (ventrikuläre Tachykardien, zienz I-II°. Laborchemisch fallen ein stauungs-
krankheit Nr. 1“, eingehen: Immerhin leiden plötzlicher Herztod) verbessert haben. bedingter Anstieg der Transaminasen sowie ein
64 Bayerisches Ärzteblatt 3/2023Titelthema
PD Dr. Felix Bourier
Prof. Dr. Isabel Deisenhofer
PD Dr. Carsten Lennerz
LV-EF (%) Schweregrad der NYHA Merkmal Englische Bezeichnung Punkte
Pumpfunktions- Grad
Herzinsuffienz Congestive heart failure 1
einschränkung
Bluthochdruck Hypertension 1
> 50 % Erhaltene I
Pumpfunktion Alter > 75 Jahre Age > 75 years 2
40 – 49 % Leichtgradig (I –) II Diabetes mellitus Diabetes mellitus 1
eingeschränkt
Z. n. Schlaganfall/TIA Stroke/TIA 2
30 – 39 % Mittelgradig II – III
Gefäßerkrankung (Arteriosklerose) Vascular disease 1
eingeschränkt
Alter 65 bis 74 Jahre Age 65 to 74 years 1
< 30 % Hochgradig III – IV
eingeschränkt Weibliches Geschlecht (> 65 Jahre) Sex Category 1
Tabelle 1: Einschätzung des Schweregrades der
Pumpfunktionseinschränkung anhand der links- Geringes Risiko: 0 – 1 Punkte Mittleres/hohes Risiko: > 2 Punkte
ventrikulären Ejektionsfraktion (LV-EF) mit jeweils ca.
Erwägung einer oralen Empfehlung zur oralen
korrespondierendem Grad der Herzinsuffizienz nach
Antikoagulation: ≥ 1 Punkt Antikoagulation: ≥ 2 Punkte
der New York Heart Association (NYHA Grad I – IV)
(nach den ESC-Leitlinien von 2016). Tabelle 2: CHADSvasc-Score
erhöhtes NT-proBNP von 1.800 pg/ml auf. Bei Parallel zur Rekompensation werden mit dem (Abbildung 1) kann der Patient nach Abschluss
neu aufgetretener Herzinsuffizienz auf dem Patienten die Möglichkeiten der Rhythmus- der Rekompensation im stabilen Sinusrhyth-
Boden von nun persistierendem, eher tachykard kontrolle besprochen: Bei vorbekanntem pa- mus mit verbessertem echokardiografischem
übergeleitetem Vorhofflimmern erfolgt die so- roxysmalem Vorhofflimmern wird aufgrund Befund nach Hause entlassen werden. In der
fortige Initiation einer oralen Antikoagulation des deutlich besseren Langzeitergebnisses kurzfristigen Nachsorge nach einem und drei
mit einem NOAK bei einem individuell berech- eine Katheterablation des Vorhofflimmerns Monaten in der Rhythmusambulanz und beim
neten CHADSvasc score von 3 (Alter > 65 Jahre, mittels elektrischer Isolation der Pulmonal- niedergelassenen Kardiologen zeigt sich ei-
neu aufgetretene Herzinsuffizienz und vaskuläre venen (PVI) empfohlen. Präprozedural erfolgt ne normalisierte linksventrikuläre Ejektions-
Erkrankung; T abelle 2). Ferner erfolgt die Initi- ein Ausschluss intrakardialer Thromben mit- fraktion (LV-EF) sowie eine Normalisierung
ation einer Betablockade, Diuretika-Gabe und tels Niedrig-Dosis CT, wobei gleichzeitig ein der kardialen Diameter und der MI auf ≤ I°.
einer angepassten Herzinsuffizienz-Medikation Progress der KHK im simultan durchgeführten Medikamentös erfolgt bis auf weiteres eine
mit niedrig dosiertem Angiotensin-Rezeptor- Koronar-CT ausgeschlossen wird. Nach kom- Fortführung der oralen Antikoagulation, die
Neprilysin-Inhibitor Sacubitril/Valsartan und plikationsloser Katheterablation mittels 3D- Herzinsuffizienz-Medikation kann sukzessi-
dem Mineralokortikoid-Rezeptor-Antagonisten Mapping und Radiofrequenz-(RF)-Ablation in ve ausgeschlichen werden, wobei eine milde
Spironolacton. High-Power-Short-Duration (HPSD)-Technik Beta-Blockade belassen wird.
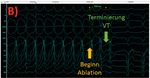
Bayerisches Ärzteblatt 3/2023 65Titelthema Diskussion Beim Vorhofflimmern, der „rhythmologischen Volkskrankheit Nr. 1“, hat sich in den vergange- nen Jahren ein Paradigmenwechsel ergeben, da immer mehr erkannt wurde, wie sehr Vorhof- flimmern einen signifikanten, negativen Effekt auf die kardiovaskuläre Morbidität und Mor- talität hat. Am deutlichsten wurde dies in der EAST-AF-net-Studie nachgewiesen: Hier wurde bei 2.789 Patienten mit neu aufgetretenem Vor- hofflimmern und kardiovaskulärem Risikoprofil eine Rhythmuskontrolle mit dem Ziel, den Sinus- rhythmus zu erhalten, mit einer reinen Frequenz- kontrolle bzgl. des kombinierten Endpunktes aus kardiovaskulärem Tod, Stroke, Hospitalisierung wegen Herzinsuffizienzverschlechterung oder akutem Koronar-Syndrom (ACS) randomisiert verglichen. Es zeigte sich, dass die frühe Rhyth- muskontrolle (mittels medikamentöser Therapie und gegebenenfalls Kardioversion oder Ablation) der Frequenzkontrolle signifikant überlegen ist. Bemerkenswert ist, dass dieser Effekt auch bei bzgl. des Vorhofflimmerns asymptomatischen Patienten nachweisbar war. Bezüglich der „besten“ Rhythmuskontrolle hat sich in den vergangenen drei Jahren bei paroxys- malem Vorhofflimmern gleich in mehreren ran- domisierten Studien eine signifikante Überlegen- heit der „first line“ Katheterablation gegenüber einer erstmaligen antiarrhythmischen Medikation gezeigt bzgl. der Freiheit von Vorhofflimmern, mit Erfolgsraten der Ablation zwischen 70 bis 80 Prozent nach einer Ablation bei gleichzeitig sehr Abbildung 1: A) Blick in das elektrophysiologische Katheterlabor. Auf den Monitoren sind Röntgenbild, Hämo- niedriger prozedur-assoziierter Komplikationsrate dynamik, EKG-Messplatz und 3D-Mapping-System während einer PVI zu sehen. (
Titelthema
Herzinsuffizienz
Mitralinsuffizienz Volumenüberladung, Stauung
unregelmäßige LV Füllung LV Dilatation
Hohe Herzfrequenz Mitralinsuffizienz
Atrialer „Stretch“, Fibrose LA Dilatation
Verlust der atrialen Kontraktilität Atrialer „Stretch“, Fibrose
Neurohumorale Effekte Neurohumorale Effekte
Vorhofflimmern
Abbildung 2: Schema der Pathomechanismen von sich gegenseitig aggravierender Herzinsuffizienz und Vorhofflimmern.
zent bei koronarer Dreigefäßerkrankung. Vor tomatik. Anhand der 12-Kanal-Morphologie der ten, sind sie klinisch meistens durch strukturel-
15 Jahren erlitt er einen Myokardinfarkt der VT konnte deren Ursprung in der bestehenden le Schädigung des ventrikulären Myokards bei
Hinterwand mit Intervention der RCA. Seitdem Hinterwand-Narbe des linken Ventrikels veror- ischämischer oder dilatativer Kardiomyopathie
bestehen eine medikamentöse Thrombozyten- tet werden. In der daraufhin durchgeführten (zum Beispiel Narbe nach Myokardinfarkt) be-
aggregationshemmung mit Aspirin sowie eine Katheterablation konnte der VT-Mechanismus dingt. Die strukturelle Schädigung des Myokards
Statin- und eine Herzinsuffizienz-Therapie. Vor durch hochauflösendes 3D-Mapping präzise im bewirkt eine Verzögerung der elektrischen Sig-
fünf Jahren erfolgte zudem die primärprophy- Bereich der Hinterwandnarbe nachvollzogen und nalweiterleitung, sodass es zum Auftreten so-
laktische Implantation eines VVI-ICD-Systems. gleichzeitig erfolgreich abladiert werden (Abbil- genannter Reentry-Tachykardien kommen kann
Im umgehend aufgezeichneten 12-Kanal-EKG dung 3). Während der anschließenden weiteren - einer kreisenden elektrischen Aktivierung im
präsentierte sich eine monomorphe ventrikulä- stationären Überwachung bestand durchwegs Ventrikel, im Oberflächen-EKG als Bild einer VT
re Tachykardie (VT) mit einer Herzfrequenz von stabiler Sinusrhythmus, es kam zu keinem er- erkennbar. Handelt es sich um eine stabil krei-
160/min. Die periphere O2-Sättigung betrug 94 neuten Auftreten ventrikulärer Herzrhythmus- sende elektrische Aktivierung, zum Beispiel durch
Prozent, der Blutdruck lag bei 85/61 mmHg, der störungen, die Frequenz-Zonen der ICD-Therapie eine nach einem Myokardinfarkt der Hinterwand
Patient war zum Zeitpunkt der Aufnahme wach wurden in einer erneuten Aggregatkontrolle aufgetretene, anatomisch fixierte Myokardnarbe,
und ansprechbar. Es erfolgten dann eine Blut- optimiert. Nach zwei Tagen konnte der Patient zeigt sich im EKG das Bild einer monomorphen
entnahme zur Kontrolle der Laborwerte sowie in stabilem Zustand in die Häuslichkeit entlas- VT. Eine polymorphe VT bildet sich bei instabi-
eine Abfrage des ICD-Systems, wobei sich eine sen werden. Eine Verlaufskontrolle nach sechs len oder wechselnden Aktivierungsmustern aus.
einprogrammierte Therapiezone des Systems Monaten bestätigte die Rezidivfreiheit von VT. Die polymorphe VT zeigt dabei ein noch größe-
oberhalb von 180/min zeigte. Ein Versuch die VT res Risiko in Kammerflattern oder -flimmern zu
mit Hilfe eines Programmiergerätes manuell über degenerieren. Durch den Einsatz von (neuarti-
den ICD überzustimulieren gelang leider nicht, Diskussion gen) ICD-Systemen (siehe Patientenfall Nummer
sodass im nächsten Schritt eine erfolgreiche 3) können VT zwar terminiert und dadurch die
externe Kardioversion mit 200 Joule erfolgte. Das Auftreten von ventrikulärer Tachykardie kardiale Mortalität dieser Population reduziert
Eine von radialem Zugang durchgeführte Ko- (VT) stellt einen oft lebensbedrohlichen klini- werden, jedoch führen ICD nicht zu einer Re-
ronarangiografie ergab einen stabilen Befund schen Zustand dar und bedarf einer sofortigen duktion der weiteren VT-Inzidenz und die an
der bekannten koronaren Dreigefäßerkrankung internistisch-kardiologischen Diagnostik und sich lebensrettenden ICD-Therapien bedeuten
ohne Interventionsbedarf. Die zwischenzeitlich Therapie. Im Gegensatz zur physiologischen elek- für die betroffenen Patienten eine ernstzuneh-
verfügbaren Laborwerte des Patienten ergaben trischen Aktivierung der Ventrikel führt die VT mende Verschlechterung ihrer Lebensqualität.
keinen relevanten pathologischen Befund, ins- nur zu einer insuffizienten ventrikulären Kon-
besondere die Schilddrüsen- und Elektrolytwerte traktion und somit zu einem deutlich vermin- Die aktuellen Leitlinien der Deutschen Gesell-
waren normwertig. Unter Monitor-Überwachung derten Herzzeitvolumen und hämodynamischer schaft für Kardiologie und European Society of
auf der Intermediate Care Station kam es nach Kompromittierung des Patienten. Während ven- Cardiology (ESC) [4] stellen nun den großen Nut-
wenigen Stunden zu einem erneuten Auftreten trikuläre Tachykardien selten idiopathisch beim zen einer Katheterablation von VTs in den Fokus.
der ventrikulären Tachykardie und der damit ein- Herzgesunden oder sekundär im Rahmen von Die Katheterablation ermöglicht eine ursächli-
hergehenden klinisch stark belastenden Symp- zum Beispiel Elektrolytentgleisungen auftre- che Therapie ventrikulärer Tachykardien, indem
Bayerisches Ärzteblatt 3/2023 67Titelthema
173 ms wird im Herzinsuffizienz-(Heart Failure;
HF) Team die Entscheidung zu einer Versorgung
mit einem ICD System mit kardialer Resynchroni-
sation (cardiac resynchronization, CRT-ICD) mit
Anlage einer endovenösen (links-ventrikulären)
Sonde im Coronarvenensinus (CS) gefällt. Im
Rahmen des Eingriffs zeigt sich leider in den Seit-
Ästen des CS nur eine einzige Ziel-Vene bezüglich
der optimalen Resynchronisation von linkem und
rechtem Ventrikel geeignet, dort zeigt sich zu-
nächst auch eine zufriedenstellende Reizschwelle.
Die Lage der LV-Sonde in diesem CS-Seit-Ast ist
jedoch instabil. Deshalb fällt intra-operativ die
Entscheidung zum Versuch einer Stimulation des
spezifischen Reizleitungssystems, um doch noch
eine für die Behandlung der Herzinsuffizienz so
wichtige synchrone rechts- und linksventriku-
läre Kontraktion zu erreichen. Dafür erfolgt die
Anlage einer Stimulationselektrode im Bereich
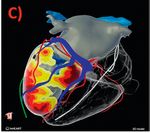
Abbildung 3: A) zeigt posteriore Ansichten der linksventrikulären Patientenanatomie. Durch 3D-Mapping konnte des linken Schenkels mittels einer spezifischen,
ein intrakardiales Abbild der VT erstellt werden, die der VT zugrundeliegende kreisende Aktivierung ist anhand neu-entwickelten Sonde, die von rechtsventri
des Farbverlaufs und der durch die helle Fläche dargestellten elektrischen Aktivierung visuell nachvollziehbar.
kulär aus transseptal bis in den Bereich des linken
Der gelbe Stern markiert den sogenannten „Isthmus“ als kritische Engstelle des VT-Mechanismus.
Schenkels eingeschraubt wird. Nun kann durch
Durch Ablation dieses Isthmus (B) kann eine sofortige Terminierung der laufenden VT erzielt werden. diese „physiologische“ gleichzeitige Stimulation
beider Schenkel ein deutlich schlankerer QRS-
C) stellt eine 3D-Rekonstruktion funktioneller CT-Bildgebung dar. Die rot-orange-gelben Areale zeigen eine Komplex von 110 ms ohne typische linksschen-
von basal bis apikal und lateral reichende Hinterwandnarbe nach Myokardinfarkt an. Linksatriale und linksven-
trikuläre Anatomie sind grau, das rechte System ist transparent mit liegender ICD-Sonde dargestellt. Venöse
kelblock-förmige Deformation erreicht werden
Koronargefäße sind blau, arterielle sind rot visualisiert. (Abbildung 4). Bereits vor Verlassen des Kran-
kenhauses kann in der trans-thorakalen Echo-
kardiografie ein deutlich verbessertes Kontrak-
tionsverhalten der Ventrikel mit Anhebung der
LV-EF auf ca. 40 Prozent nachgewiesen werden,
sie die Regionen narbenbedingter myokardialer Charakteristik der relevanten Infarktnarbe) und mit einer Verbesserung der NYHA-Klasse auf II
Leitungsverzögerung derart modifiziert, dass kann den der ventrikulären Tachykardie zugrun- im mittelfristigen Verlauf.
ursprünglich durch die Narbe bedingte VTs nicht deliegenden Mechanismus genau nachvollziehen
mehr ausgelöst werden können. Dieses Verfah- (Abbildung 3A). Im zweiten prozeduralen Schritt
ren stellt für von VT betroffene Patienten eine abladiert er auf diesen Informationen aufbauend Diskussion
effektive Therapieoption dar und die Leitlinien diejenigen Bereiche des ventrikulären Myokards,
sehen eine Evidenz-Klasse-I-Indikation zur Ka- welche für die Aufrechterhaltung der Tachykardie Im Bereich der implantierbaren kardialen Devices
theterablation für Patienten mit rezidivierenden relevant sind (Abbildung 3B). Mit diesem Verfah- sind Herzschrittmacher (HSM) und Defibrillatoren
VT trotz medikamentöser antiarrhythmischer The- ren kann bei ischämischen VTs eine 1-Jahres- (ICD) sowie Systemen zur kardialen Resynchroni-
rapie sowie für Patienten, die von in kurzer Zeit Erfolgsrate von 80 bis 90 Prozent erzielt werden. sation (CRT) etablierte Therapien zur Behandlung
wiederholt auftretenden VT („elektrischer Sturm“) Neue nicht-invasive Methoden ermöglichen zu- von bradykarden bzw. tachykarden Herzzrhyth-
betroffen sind, vor. Basierend auf den Ergebnissen dem die Visualisierung und 3D-Darstellung myo- musstörungen sowie der Linksherzinsuffizienz.
der SMASH-VT [5] und VTACH-Studien [6], kann kardialer Narben und VT-Mechanismen durch Es handelt sich bei allen Gerätearten um sehr
die Ablation ischämischer VT bereits nach einem funktionelle MRT- oder CT-Bildgebung (Abbil- sichere und ausgereifte Medizinprodukte, die
ersten VT-Ereignis als Primärtherapie empfohlen dung 3C). Diese 3D-Darstellungen können direkt jährlich tausenden Patienten in Deutschland das
werden. Die kürzlich publizierte randomisierte in das 3D-Mapping während Katheterablationen Leben retten oder die Lebensqualität verbessern.
PARTITA-Studie [7] zeigt darüber hinaus, dass integriert werden und bieten dem Untersucher
die VT-Ablation bei Patienten mit ischämischer dadurch zusätzliche Orientierung und Einblicke Wie im vorliegenden Fall gezeigt, konzentrieren
Kardiomyopathie auch eine hochsignifikante in Anatomie und relevante VT-Mechanismen. sich die Forschung und klinische Anwendung in
prognostische Relevanz hinsichtlich Mortalität der Device-Therapie zunehmend auf eine mög-
und Herzinsuffizienz besitzt. lichst physiologische Stimulation des Reizlei-
Fall 3 tungssystems. Die direkte Stimulation des His-
Während einer VT-Katheterablation wird in einem Bündels oder des linken Tawara-Schenkels werden
ersten prozeduralen Schritt eine hochaufgelös- In der Herzinsuffizienz-Ambulanz stellt sich ein aktuell als optimale Stimulationsorte diskutiert.
te „Landkarte“ (3D-Mapping) des betroffenen 67-jähriger Patient mit ischämischer Kardiomyo- Eine Stimulation des Reizleitungssystems ver-
Ventrikels durch meist von einem femoralem pathie und einer erheblich reduzierten LV-EF von spricht eine physiologischere und synchronere
Zugang aus eingebrachte Katheter angefertigt. 31 Prozent vor. Er leidet trotz einer optimalen Erregung der Ventrikel als eine konventionelle
Dabei erhält der Untersucher anatomische und Herzinsuffizienz-Medikation weiterhin unter einer rechtsventrikuläre Stimulation, da diese zur asyn-
elektrische Information über strukturelle myo- Dyspnoe NYHA III. Bei einem zusätzlich bestehen- chronen Kontraktion des linken Ventrikels führt
kardiale Narben (zum Beispiel die Position und dem Linksschenkelblock mit einer QRS-Dauer von und eine bestehende Linksherzinsuffizienz ver-
68 Bayerisches Ärzteblatt 3/2023Titelthema
Abbildung 4: In der linken Bildhälfte das native EKG im Sinusrhythmus mit intrinsischer Überleitung und mit breitem Linksschenkelblock, QRS Breite ca. 170ms mit typi-
scher doppelgipflig positivem QRS in I und QS-Konfiguration in V1-V3. In der rechten Bildhälfte atrial getriggerte ventrikuläre Stimulation mit deutlich schlankerem QRS
(ca. 120ms) und deutlich veränderter R-Progression in den Brustwänden mit RSB-förmiger Deformation in V1 und (Stimulationsbedingten) Repolarisation-Störungen in
V1-V4. Das Ziel einer erheblich schnelleren und synchroneren Depolarisation beider Ventrikel mit entsprechend dynamischeren und damit verbesserter Kontraktilität
konnte hier voll erreicht werden.
schlechtern oder sogar verursachen kann. Große Isolationsdefekt oder Infektion). Viele Innovatio- zeitliche Abstimmung zwischen Vorhof (A) und
Beobachtungsstudien zeigen eine signifikante (30 nen im Bereich der Device-Therapie zielen daher Ventrikel (V) ermöglichen. Diese „AV-synchrone“
bis 50 Prozent) Risikoreduktion für die Morta- darauf ab, die Risiken von Sonden-assoziierten Arbeitsweise macht den sondenlosen HSM auch
lität oder Hospitalisierung bei Herzinsuffizienz Komplikationen zu reduzieren. für Patienten mit relevanten AV-Blockierungen
bei His-Bündel- oder Linksschenkelstimulation attraktiv. Schließlich ist auch bereits ein ech-
gegenüber der konventionellen RV-Stimulation. Beim „leadless pacer“ oder sondenlosen HSM wird tes Zweikammer-System mit kommunizierenden,
ein kapselförmiger Herzschrittmacher über die V. sondenlosen HSM im Vorhof und Ventrikel be-
Die direkte Stimulation des Reizleitungs- femoralis kathetergestützt eingebracht und direkt reits in der Studienphase, sodass wahrscheinlich
systems beim sogenannten „conduction system im rechten Ventrikel unter Verzicht auf eine Elek- auch zukünftig alle HSM Indikationen über die
pacing“ könnte auch eine Alternative oder so- trode implantiert (Abbildung 5). Aktuell ist zwar sondenlosen HSM abgebildet werden können.
gar Verbesserung zur etablierten CRT-Therapie nur ein Modell marktverfügbar, doch zukünftig Bereits heute ist der sondenlose HSM nach den
bei Linksherzinsuffizienz darstellen, die zur Re- sind von mehreren Herstellern sondenlose HSM zu ESC-Guidelines eine Klasse IIa Empfehlung, wenn
synchronisation eine biventrikuläre Stimulation erwarten. Durch Miniaturisierung ist dieser kapsel- kein Venenzugang zu den oberen Extremitäten
über eine klassische rechtsventrikuläre und eine artige HSM nur ca. 2,6 cm lang, wiegt 1,75 g und vorhanden ist oder wenn das Risiko einer Infektion
linksventrikuläre Sonde im Coronarsinus verwen- verspricht eine Laufzeit von 8 bis 13 Jahren. Die der Gerätetasche besonders hoch ist, zum Beispiel
det. Allerdings sollte es hierfür noch eine tech- erste Geräte-Generation war als Einkammer-HSM nach früheren Infektionen und bei hämodialyse-
nologische Weiterentwicklung des conduction lediglich für eine kleine Zielgruppe geeignet, das pflichtigen Patienten.
system pacings geben, um die anspruchsvolle heißt für Patienten mit bradykardem Vorhofflim-
Sondenimplantation zur Stimulation des Reiz- mern. Der Implantationserfolg ist mit 99 Prozent Das Bestreben, auch bei den implantierbaren
leitungssystems zu erleichtern. hoch und die Funktion sehr stabil. Eine anfänglich Defibrillatoren/Cardiovertern auf eine transve-
erhöhte Rate an Perikardergüssen und Tamponaden nöse Schocksonde zu verzichten, führte 2009 zur
Betrachtet man die möglichen Komplikationen bei Implantation hat sich mit septaler Zielregion Einführung eines rein subkutanen Defibrillators
der modernen Geräte-Therapie, so sind diese und Erfahrung deutlich reduziert und ist jetzt (Abbildung 4). Die Defibrillationssonde liegt sub-
ganz überwiegend direkt „Sonden-assoziiert“: vergleichbar zur traditionellen HSM Implantation. kutan, parallel zum Sternum und zieht entlang
akut mit dem Einbringen und der Platzierung der Eine Überlegenheit konnte der sondenlose HSM des Rippenbogens zum mid-axillären Aggregat
transvenösen Elektroden (zum Beispiel Pneumo- bzgl. Reinterventionsrate und chronischen Kom- unterhalb des M. latissimus dorsi. Der subku-
thorax, Sondendislokation) oder langfristig mit plikationen zeigen. Die zweite Geräte-Generation tane implantierbare Kardioverter-Defibrillator
einem notwendigen Wechsel bzw. Entfernung kann über einen Bewegungssensor die mechani- (S-ICD) ist nahezu doppelt so groß und schwer
der Elektroden (zum Beispiel bei Sondenbruch, sche Vorhofaktivität wahrnehmen und somit eine (130 g) wie ein konventioneller ICD aufgrund der
Bayerisches Ärzteblatt 3/2023 69Titelthema
S-ICD minimiert oder vollständig beseitigt. Aus
dem fehlenden Kontakt zum Herzen resultiert je-
doch auch die größte Limitation des S-ICD, eine
fehlende Stimulationsmöglichkeit des Herzens.
Folglich ist der S-ICD keine Option für Patien-
ten mit Stimulationsbedarf bei Bradykardie oder
für Patienten mit ventrikulären Tachykardien,
die von einer schmerzfreien Überstimulation
profitieren. Ansonsten sollte der S-ICD gemäß
ESC-Empfehlung (Klasse IIa) als Alternative zum
transvenösen ICD berücksichtigt werden.
Ausblick
Ab nächstem Jahr steht mit einem extravaskulären
ICD eine potenzielle Alternative zur Verfügung.
Dieses Gerät versucht die Vorteile des subkuta-
nen und des herkömmlichen ICD-Systems, das
heißt Verzicht auf eine transvenöse Sonde bei
gleichzeitiger Möglichkeit zur antibradykarden
sowie antitachykarden Stimulation, zu vereinen.
Hierzu wird die Schockelektrode retrosternal bis
nahe ans Herz implantiert. Erste Ergebnisse bzgl.
Defibrillationseffektivität und Sicherheit sind
überzeugend, erste Daten bzgl. der Tolerierbar-
keit der Stimulation, des Überstimulationserfolgs
sowie der Rate an inadäquaten Schocks bleiben
noch hinter den Erwartungen zurück.
Abbildung 5: A) Röntgen-Thorax nach Implantation eines sondenlosen HSM. Der miniaturisierte Schrittmacher
projiziert sich im Bild auf den rechten Ventrikel (roter Pfeil). B) Röntgen-Thorax nach Implantation eines subku-
tanen ICD (S-ICD). Das Aggregat liegt außerhalb des Brustkorbs (roter Pfeil), die Sonde verläuft parallel zum Das Literaturverzeichnis kann im Internet
Brustbein, ebenfalls unter der Haut. C) Sondenloser HSM (in Relation zu einer 2-Euro-Münze). D) Modell des unter www.bayerisches-aerzteblatt.de
Subkutanen ICD (S-ICD) Aggregat mit angeschlossener Sonde.
(Aktuelles Heft) abgerufen werden.
größeren Batterie, die eine Defibrillationsenergie ohne Anfälligkeit für Elektrodenbrüche. Ande- Die Autoren erklären, dass sie keine finan-
von 80J aufbringen muss. Hierdurch wird eine re mit transvenösen Elektroden in Verbindung ziellen oder persönlichen Beziehungen zu
Defibrillationseffektivität von 98 Prozent er- stehende Komplikationen wie Pneumothorax, Dritten haben, deren Interessen vom Ma-
reicht. Ein geringerer Anspruch an Biegsamkeit Perforation, Tamponade, hämatogene Infektion nuskript positiv oder negativ betroffen sein
führt zu einem dickeren, robusten Sondendesign und risikoreiche Sondenextraktionen sind beim könnten.
Das Wichtigste in Kürze
Autoren
Bei Vorhofflimmern wird aufgrund der erhöhten kardiovaskulären Morbidität/Mortalität eine PD Dr. Felix Bourier, Oberarzt, Abteilung
frühe, aggressive Behandlung im Sinne einer Rhythmuskontrolle mit dem Erhalt/Wiederher- für Elektrophysiologie
stellung des Sinusrhythmus propagiert. Hier hat sich die Katheter-Ablation als erfolgreiche
und sichere Methode etabliert. Mit den sogenannten neue orale Antikoagulantien (NOAKs) und Prof. Dr. Isabel Deisenhofer, Leiterin der
einer erweiterten Herzinsuffizienz-Medikation konnte die Prognose weiter verbessert werden. Abteilung für Elektrophysiologie
Bei ventrikulären Arrhythmien haben Fortschritte in der Bildgebung (Cardio-MRT, funktionelles PD Dr. Carsten Lennerz, Oberarzt,
Cardio-CT) zu einem verbesserten Verständnis der Pathophysiologie geführt. Vor allem die Fort- Abteilung für Elektrophysiologie
schritte im invasiven „3D-Mapping“ führten zu deutlich verbesserten Erfolgsaussichten der Ka-
theterablation und damit zur Ausweitung der Ablations-Indikation bei ventrikulären Tachykardien. Deutsches Herzzentrum München,
Klinik an der Technischen Universität
Im Bereich der implantierbaren kardialen Geräte zielen Innovationen wie der sondenlose München (TUM),
Schrittmacher, der subkutane, extravasale implantierbare Kardioverter-Defibrillator (ICD) Lazarettstr. 36, 80636 München
sowie die gezielte Stimulation des Reizleitungssystems darauf ab, die Risiken von Sonden-
assoziierten Komplikationen zu reduzieren und die Stimulationstherapie immer mehr der phy- Korrespondenz an: Deisenhofer@dhm.mhn.de
siologischen Erregungsausbreitung anzugleichen.
70 Bayerisches Ärzteblatt 3/2023Sie können auch lesen